- 東京都
日本腎臓病協会
慢性腎臓病――気づかないうちに病状が深刻化、
早期発見のために定期的な健康診断を
腎臓の働きが低下すると体内に老廃物がたまる
――慢性腎臓病(CKD)とは、どういう病気でしょうか。
腎臓の機能が低下したり、尿の中にたんぱくが漏れ出たりする状態を指します。患者数は増えており、全国で1330万人を超えるといわれています(日本腎臓学会『CKD診療ガイド2012』より)。
困ったことに慢性腎臓病になっても自覚症状がないため、なかなか気づきません。病気が、かなり進行した段階で初めて症状が現れます。
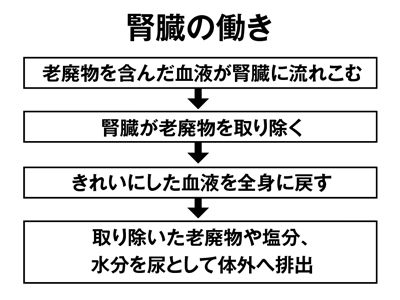
腎臓は、さまざまな働きをしていますが、特に重要なのが老廃物や余分な水分、塩分などを尿として排泄する働きです。腎臓の働きが悪くなると尿を、うまくつくれなくなり、体内に水分や塩分、さまざまな有害物質がたまってしまいます。
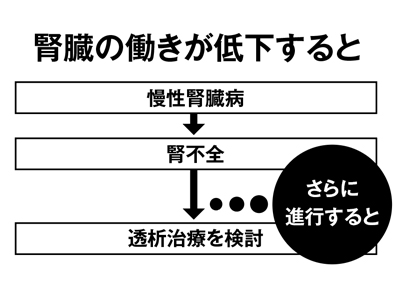
さらに腎臓の働きが低下すると、だるさ、食欲不振、吐き気、高血圧、貧血、動悸・息切れ、むくみなどの症状が現れます。この段階になると腎臓の働きの多くが失われ、腎不全へと移行します。そこから、さらに進行すると、透析治療を検討する段階へと進みます。
また、慢性腎臓病になると、心臓病や脳卒中を引き起こしやすくなります。慢性腎臓病の原因である糖尿病や高血圧が心臓や脳の血管の動脈硬化を促進するだけでなく、慢性腎臓病そのものも動脈硬化を進行させるからです。認知症のリスクを高めることもわかってきました。
早期発見のためには血液検査と尿検査が不可欠
――そうすると早期発見が、きわめて大事ですね。
そうです。早期発見のためには定期的に血液検査と尿検査を受ける必要があります。
血液検査によって血液中に含まれるクレアチニンの濃度を調べます。腎臓には血液中の老廃物を取り除く働きがあり、腎臓の機能が低下すると血液の中に老廃物がたまっていきます。クレアチニンは、その老廃物のひとつで、血液中のクレアチニン濃度が高ければ高いほど腎臓の働きが低下していると判断できます。
一方、尿検査によって尿に、たんぱくが出ているかどうかがわかります。血液に含まれるたんぱくは体に必要なもので、腎臓が正常に機能していれば、たんぱくが血液から検出されることはありません。
ところが、腎臓の機能が低下すると、たんぱくが尿に漏れ出します(たんぱく尿)。たんぱく尿が出ると、慢性腎臓病の疑いが強くなります。
ただ、糖尿病を原因とする慢性腎臓病(糖尿病性腎臓病)の場合、病気が相当進行するまで、たんぱく尿の検査では、はっきりした数値が出てきません。
糖尿病が原因の場合、微量アルブミン尿の検査を受ける必要があります。アルブミンは、たんぱくの一種で、慢性腎臓病の早期でも尿の中から、わずかに検出され、病気を見つけることができるのです。
体重を適正に保ち、禁煙、節酒、適度な運動を
――慢性腎臓病と診断された場合、どのように対処すればよいのでしょうか。
基本的には医師の指示に従ってください。慢性腎臓病は生活習慣と密接に関係しており、特に普段の食事を見直す必要があります。高血圧を合併している人は塩分のとりすぎに要注意。慢性腎臓病が進むと、たんぱく質やカリウムの制限が必要になる場合もあります。体重を適正に保つとともに、禁煙、節酒、適度な運動も求められます。
高血圧と糖尿病の方は慢性腎臓病を悪化させないために血圧と血糖値を厳しく管理しなければなりません。薬物療法が採用された場合、薬の服用を継続することが大事です。脂質異常症がある場合、血液中の脂質を減らす治療薬が使われ、慢性糸球体腎炎が原因の場合、ステロイド薬や免疫抑制剤が選択されます。
新薬も次々に登場しています。慢性腎臓病による貧血に対しては貧血治療の薬が使われていますが、従来は注射薬しかなく、使いづらかった。新しい薬「HIF(ヒフ)︲PH阻害薬」は飲み薬で、使いやすくなりました。
慢性腎臓病による高カリウム血症を抑える薬にも新しいものが登場しました。血液中のカリウム濃度が異常に高くなると、危険な不整脈や筋力の低下、下痢などが起こりやすくなります。従来のポリマー性の薬はカリウムとともに水分を吸収してふくらむので、膨満感があったり、便秘になったりしました。新しい薬はポリマー性ではないので、そうした心配はありません。
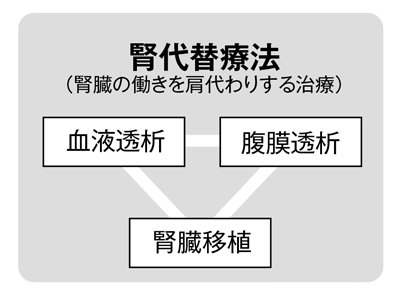
慢性腎臓病が進行し、腎臓の働きが失われると、透析治療(血液透析・腹膜透析)や腎移植が必要となります。いずれを選択するにせよ、日本の医療水準は世界でもトップレベルですから、安心して治療を受けることができます。
薬剤・診断薬・機器開発のプラットフォームを立ち上げた
――2018年、先生が中心になってNPO法人日本腎臓病協会を立ち上げられました。どういった活動をなさっているのでしょうか。
診察室の中だけでは腎臓病を克服できません。協会は主に4つの活動を行っています。1つは日本全国で医療者、行政、企業、市民らが協力して、腎臓病、慢性腎臓病の啓発・普及にあたっています。
2つは日本腎臓学会、日本腎不全看護学会、日本栄養士会、日本腎臓病薬物療法学会などと連携し、慢性腎臓病の治療が必要となった患者さんをサポートする「腎臓病療養指導士」制度を立ち上げ、その運営にあたっています。
3つは有効な薬剤・診断薬・機器を開発するため、産官学が連携できるプラットフォームとして「KRI︲J」を立ち上げました。
4つは患者会・関連団体との連携です。患者さんや家族の声に耳を傾け、意見や要望を診療や、さまざまな活動に生かしていきたいと考えています。
NPO法人日本腎臓病協会 理事長
一般社団法人日本腎臓学会 理事長
柏原 直樹
岡山大学医学部卒業。専門は腎臓病、高血圧。川崎医科大学副学長。

医療新聞社
編集部記者の目
「腎臓病と戦う皆さんに『決して、あなたたちをひとりにしない』と伝えたい」と日本腎臓学会と日本腎臓病協会の理事長を務める柏原直樹先生の言葉は熱っぽい。医師、川崎医科大学副学長という立場を超え、腎臓病克服のために精力的に行動。NPO法人日本腎臓病協会を立ち上げ、腎臓病啓発、診療連携体制の構築、創薬・機器開発支援など幅広い分野で指導力を発揮、制度設計の分野にも切り込む「腎臓病対策のリーダー」だ。
Information
日本腎臓病協会
NPO法人 日本腎臓病協会事務局
〒113-0033 東京都文京区本郷3-28-8
日内会館 一般社団法人日本腎臓学会内
電話 03-5842-4131
FAX 03-5802-5570