投稿日: 2024年5月3日 20:00 | 更新:2024年5月15日18:15

西川満則、長江弘子、横江由理子(編)『本人の意思を尊重する意思決定支援』(南山堂)より転載
年齢:70
場:病棟
時間:月単位
本人の現在意思:あり
代理意思決定者:不要
対立(人):本人/医療者,家族/医療者,医療者間
対立(事項):抗がん薬治療
倫理的課題:自律,無危害
場:病棟
時間:月単位
本人の現在意思:あり
代理意思決定者:不要
対立(人):本人/医療者,家族/医療者,医療者間
対立(事項):抗がん薬治療
倫理的課題:自律,無危害
概要
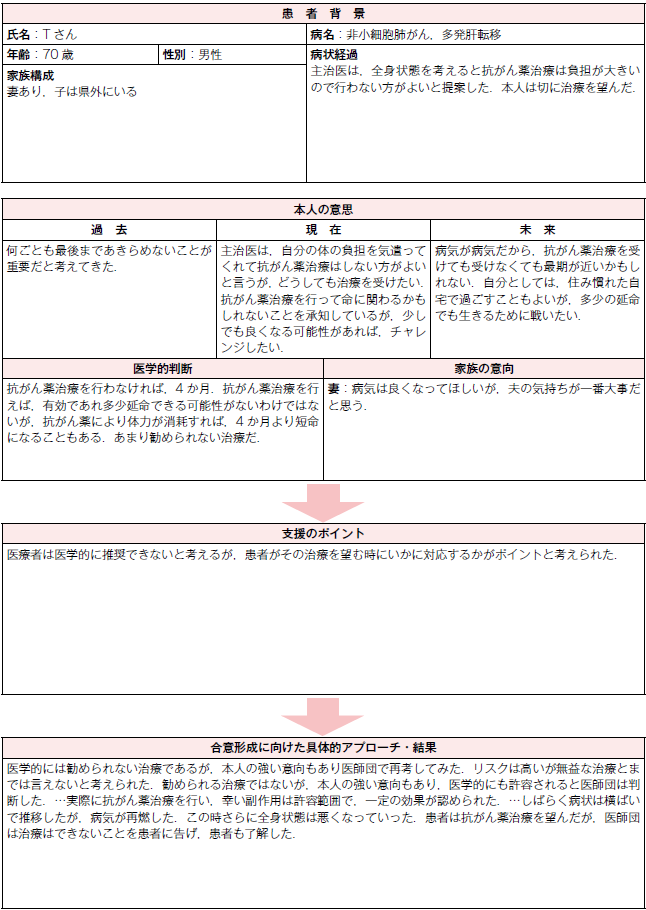
患者 Tさん 70歳 男性
病名 非小細胞肺がん,多発肝転移
経過 X年,Tさんは,咳嗽と全身倦怠感を主訴に A病院を受診された.診断は,非小細胞肺がんと,肝機能障害を伴う多発肝転移であった.PerformanceStatus(PS)は2であった.主治医は,全身状態を考えると,抗がん薬治療は負担が大きいので行わない方がよいと提案した.しかし,Tさんが,体には負担かもしれないが,何もしないでただ進行するのを見ているような選択はしたくない.リスクが高くても,抗がん薬治療にチャレンジしたいと,切に治療を希望された.患者の希望を尊重したいが,主治医としては過度に負担の大きい治療を勧めることもできなかったため,医療ケアチームで相談することになった.
家族構成 妻あり,子は県外にいる.
本人・家族の意思と医学的判断
本人の意思
過去 何ごとも最後まであきらめないことが重要だと考えてきた.
現在 主治医は,自分の体の負担を気遣ってくれて抗がん薬治療はしない方がよいと言うが,どうしても治療を受けたい.抗がん薬治療を行うことが命に関わるかもしれないと承知しているが,少しでも良くなる可能性があれば,チャレンジしたい.その結果,命を落とすことになっても自己責任だと思う.
未来 病気が病気だから,抗がん薬治療をやってもやらなくても最期が近いかもしれない.自分としては,住み慣れた自宅で過ごすこともよいが,多少の延命でも生きるために戦いたい.
医学的判断
抗がん薬治療を行わなければ,余命は4か月と予想される.抗がん薬治療を行った場合,もし抗がん薬が有効であれば数か月延命できる可能性がないわけではない.一方,抗がん薬により体力が消耗すれば,4か月より短命になることもある.禁忌というわけではないが,主治医としては勧められない治療だ.
家族の意向
妻は,病気は良くなってほしいが,夫の気持ちが一番大事だと思っている.もし,抗がん薬治療を実施して,その結果,命に関わることがあっても後悔はしない.
支援のポイント
医療者がその治療について,医学的に推奨できない,たとえ患者の希望であっても医療者の責任として治療を請け負えないと考えるにもかかわらず,患者がその治療を切に望む時の,倫理的な判断根拠,コミュニケーションの方法が,重要な支援のポイントである.
チームカンファランスでの意見
①患者の意思は尊重されるべきであり,患者は抗がん薬の効果も副作用もリスクもよく承知している.だから,抗がん薬治療をやるべきだ.
②いくら患者が抗がん薬治療を希望したとしても,何でも患者の希望が通るわけではない.医療者として,推奨できない治療は,行うべきではない.
具体的実践
主治医としては推奨できない抗がん薬治療であるが,本人の強い意向もあり,医師団で,そして多職種を含めた医療ケアチームで再考してみた.確かにリスクは高いので推奨できないが,無益な治療とまでは言えない,それが医療ケアチームが悩んだ末にたどり着いた結論であった.推奨できる治療ではないが,本人の強い意向もあり,医学的にも許容されると医療ケアチームは判断した.その後,実際に抗がん薬治療を行い,幸い副作用は許容範囲で,一定の効果が認められ,一時的に病状が改善した.それからしばらく,病状は横ばいで推移したが,2か月後に,病気が再燃した.この時,さらに全身状態は悪くなっていった.患者は,再度,抗がん薬治療を望んだが,医療ケアチームは熟慮の結果,抗がん薬治療はできないことを患者に告げた.また,後悔のない決断をしてほしいので,セカンドオピニオンの機会を提供することを厭わないことも併せて,Tさんと家族に伝えた.Tさんも家族も,主治医の提案を了解した.その決断から 1か月後,静かに息を引き取られた.
考察
「人生の最終段階における医療の決定プロセスに関するガイドライン(厚生労働省により平成19年策定,27年改訂)」によれば,「医師等の医療従事者から適切な情報の提供と説明がなされ,それに基づいて患者が医療従事者と話し合いを行い,患者本人による決定を基本としたうえで,人生の最終段階における医療を進めることが最も重要な原則である」,また医療行為の開始・不開始は,「多専門職種の医療従事者から構成される医療・ケアチームによって,医学的妥当性と適切性を基に慎重に判断すべきである」と書かれている.ここで言う,医学的妥当性と適切性とは何だろうか.もちろん,一人の医師の独善ではなく,医師団や医療ケアチームで判断することは基本中の基本である.治療を切に願う患者の意思は,いかなる場合も尊重されるだろうか.私たちは,この事例から以下のことを学ぶことができる.医療ケアチームとして,たとえそれが推奨できる治療ではなくても,無益とまでは言えないのであれば,患者の意向に沿って治療を行うべきである.一方,医療ケアチームが無益と考える治療については,いかに患者の意向であっても,その治療を行わない場合もある.しかし,安易に治療が無益であると判断することは慎まなくてはならないので,仮に,医療ケアチームが無益と考える場合であっても,セカンドオピニオンの機会を提供する必要があるだろう.
〔西川満則〕
医学的な判断は生体の客観的なデータから導かれるが,それが「その人」にとってどうなのかという「その人にとっての最善」に置き換える時,苦痛や不安や負担という感情や人生という歴史や家族という人間関係が浮かび上がり,「物語られるいのち」を含めて個別的な判断を導かねばならない.何が益で,何が無益なのか,簡単には誰にもわからない答えに向き合うことになる.だからこそ,「その人」を知っている人,関わっている人皆で考え,皆で結論を導くことが大切なのだろう.【長江】
治療の選択をするときに,何よりも本人の意思を尊重することが基本です.しかし,患者が強く希望したとしても受けられない治療もあり,医療には限界があることを理解し納得してもらう関わりが必要となります.同時に,つらい気持ちに共感しつつ受容を促すケアをすることも大切です.【横江】
治療の選択をするときに,何よりも本人の意思を尊重することが基本です.しかし,患者が強く希望したとしても受けられない治療もあり,医療には限界があることを理解し納得してもらう関わりが必要となります.同時に,つらい気持ちに共感しつつ受容を促すケアをすることも大切です.【横江】
意思決定支援用紙
【関連書籍】