投稿日: 2024年5月8日 18:00 | 更新:2024年5月16日11:43

肺がんについて
肺がんは臓器別の死亡数で見ると、男性で最多、女性で2位と、怖い病気です。しかし、近年は診断技術が向上して初期段階で見つけられるようになり、根治を目指すケースが増えています。加えて、薬物療法の進歩により術後の治療成績のみならず、局所進行や進行・再発の段階でも長期に良い結果が出るようになってきました。
疾患の特徴
脳、骨、肝臓、副腎、リンパ節に転移することも
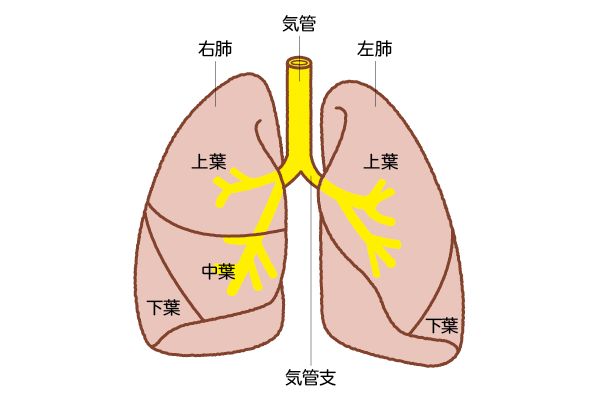
吸い込んだ酸素は気管を通り、肺全体に枝葉状に広がる気管支を経て、その先端にある肺胞という小さな袋に入り、そこで、血液中の二酸化炭素と交換されます。肺がんは気管や気管支、肺胞の細胞が、がん化したものです。
肺がんは周囲の組織に浸潤して増幅し、離れた臓器へと転移します。転移しやすいのは脳、骨、肝臓、副腎、リンパ節などです。肺がんは腫瘍学的な特徴、治療方法の違いや差などから「小細胞がん」と、それ以外の「非小細胞がん」の2つに大別して扱われます。
小細胞がんは肺の入り口近く、肺門部に多く発生、肺がん全体の10%を占めます。罹患は喫煙者が多く、たばこが関連しています。がん細胞の増殖が比較的速く、容易に転移します。がんが進行すると、胸痛、咳、痰などの呼吸器疾患と同様の症状が現れます。
非小細胞がんは3つあります。その一つ、腺がんは肺がん全体の約半分を占めます。女性や非喫煙者も多く、肺の奥、肺野部で発生し、初期症状がありません。進行すると、咳などのほか、脳への転移で、頭痛やふらつきなど、体に異変が出ることがあります。
扁平上皮がんは大部分が肺門部に発生し、肺がん全体の約30%を占めます。喫煙との関連性が極めて高いがんです。大細胞がんは肺野部に発生し、割合は数%程度です。
近年、肺がん患者が早期に発見できるようになったのはCT装置が全国的に普及し、比較的簡便にCT検査が行えるようになったことに加え、被ばく量の少ない低線量胸部CT検査の使用が多くなったからです。従来の胸部X線検査では骨や心臓に隠れて見えにくかった部分が鮮明に見えるだけでなく、「すりガラス陰影」と呼ばれる白く淡い影を確認して「早期がん」と診断できるようになりました。早期発見できれば、できる限り肺の機能を温存する縮小手術を実施することができます。
主な治療法
腫瘍の状態、転移などを調べ、治療方針を決定
かつて、肺がんは発見されたときには手術できないほど進行、治療成績も良好ではありませんでした。現在は診断技術が向上し、初期段階で多くが発見され、根治が目指せるようになりました。見つかった場合、状態、リンパ節への広がり、他臓器への転移などを調べ、患者さんと相談のうえ治療方針を決めます。
がんが肺にとどまり、リンパ節への転移がない段階(1期)、肺内にのみリンパ節転移がある段階(Ⅱ期)は外科的治療で根治を目指し、年齢や本人の希望、合併症などを考慮に入れ、放射線治療も選択肢とします。
がんが周囲の組織に浸潤し、左右の肺の真ん中にある縦隔のリンパ節まで広がっている段階(Ⅲ期)は手術、放射線治療、抗がん剤治療を組み合わせて治療をします。血液の中にがん細胞が入り、他の部位に転移している段階(Ⅳ期)では薬物治療を選択します。
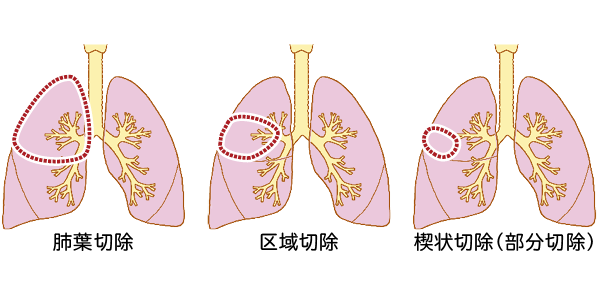
がん治療の三本柱が外科療法、放射線療法、抗がん剤による化学療法です。外科療法はがん病巣がある肺葉全体を腫瘍と一緒に除去する肺葉切除、がん周辺のリンパ節を取るリンパ節郭清が基本です。これが標準的根治術です。患者さんが高齢で、肺葉切除に耐えられない場合や、大きく除去する必要のない早期がんには、部分切除や区域切除など、縮小手術を選ぶ場合があります。
放射線療法はX線をはじめ、高エネルギーの放射線を照射して、がん細胞を死滅させます。体の外から病変がある肺やリンパ節に放射線を照射します。最近では病巣のみを集中的に治療し、副作用を抑える放射線療法、定位照射があります。小細胞がんは脳に転移する恐れがあり、転移前の脳照射も選ばれています。
薬物療法には抗がん剤を注射・点滴・内服して投与し、がん細胞の分裂・増殖を直接的、もしくは間接的に阻害して、がん細胞の死滅を図るものと、免疫に関係するリンパ球の働きを回復させるがん細胞を攻撃して死滅を図る治療法があります。局所療法と違い、薬物療法は全身治療です。投与した抗がん剤が血液とともに全身を巡り、肺の外にまで広がったがん細胞への効果が期待されています。
治療法の種類
手術
◎肺の切除術・胸腔鏡下手術・ロボット支援手術
病態に応じて肺葉の切除、病変部を限定して切除する縮小手術(区域切除、部分切除)を実施する。縮小手術は呼吸機能の温存というメリットがあるが、術後の再発リスクの見極めが必要。近年では小切開から内視鏡や器具を入れて治療する胸腔鏡下手術やロボット支援手術が多くの医療機関で取り入れられ、術後の負担を軽くできるようになった。
薬物療法・放射線治療
◎分子標的薬、定位放射線治療
広範囲にリンパ節転移があるような場合、手術を避け、薬物療法と放射線治療を組み合わせて実施する。高齢者や手術の適応がない患者の場合、放射線治療のみとなることもある。薬物療法は従来の抗がん剤に加え、分子標的薬や免疫チェックポイント阻害剤も登場、選択肢が増えた。
医療機関選びのポイント
POINT1 集学的治療が行える
肺は呼吸機能と密接に関連しているので、術後のQOL(生活の質)を考慮し、切除などの治療は慎重に行う必要があります。手術の前あるいは後に薬物療法や放射線治療を加えることで、より良い治療結果が得られています。そこで呼吸器外科に加え、腫瘍内科や放射線、病理担当の医師らによる集学的な治療が行える医療機関を選びたいところです。
POINT2 手術件数
基本的に手術を多く手掛けている医療機関は手術以外にも豊富な治療法を持ち合わせており、術前術後の管理も適切であると考えられます。手術件数は本誌のような書籍のほか、それぞれの医療機関のホームページなどでも調べることができます。
POINT3 医師個人の執刀件数
医師個人としても年間100例程度の執刀件数があれば、一定の技術水準に達していると考えられます。医療機関の手術実績とスタッフ数のバランスにも目を配りましょう。
※『名医のいる病院2024』(2023年12月発行)から転載
肺がんの名医について
名医リスト
肺がん治療で活躍し、「名医」として評判の高い医師について徹底独自調査を実施。その結果をもとに全国の肺がんの名医50人をリストにてまとめました。膵がんの可能性を指摘されその診断や今後の治療法について不安に思っている方、膵がんを患い現在の医師の治療法に疑問を感じている方、いざというときの備えとして確認しておきたい方などにご利用いただき「不安の解消」の一助にければ幸いです。
肺がん治療の医療機関について
呼吸器センター
呼吸器センターは種類の豊富な呼吸器疾患に対し、各分野のプロフェッショナルが連携し、高度な医療を提供する診療拠点です。
治療実績ランキング
全国の医療機関4,424病院への独自のアンケート調査(1年間の手術・治療実績)に基づく肺がんの全国・地方別の治療実績ランキングです。名医リストと同様に病院選び・医師選びにご利用いただき「不安の解消」の一助にければ幸いです。
注目医療機関
肺がん治療に注力している医療機関へのインタビューです。